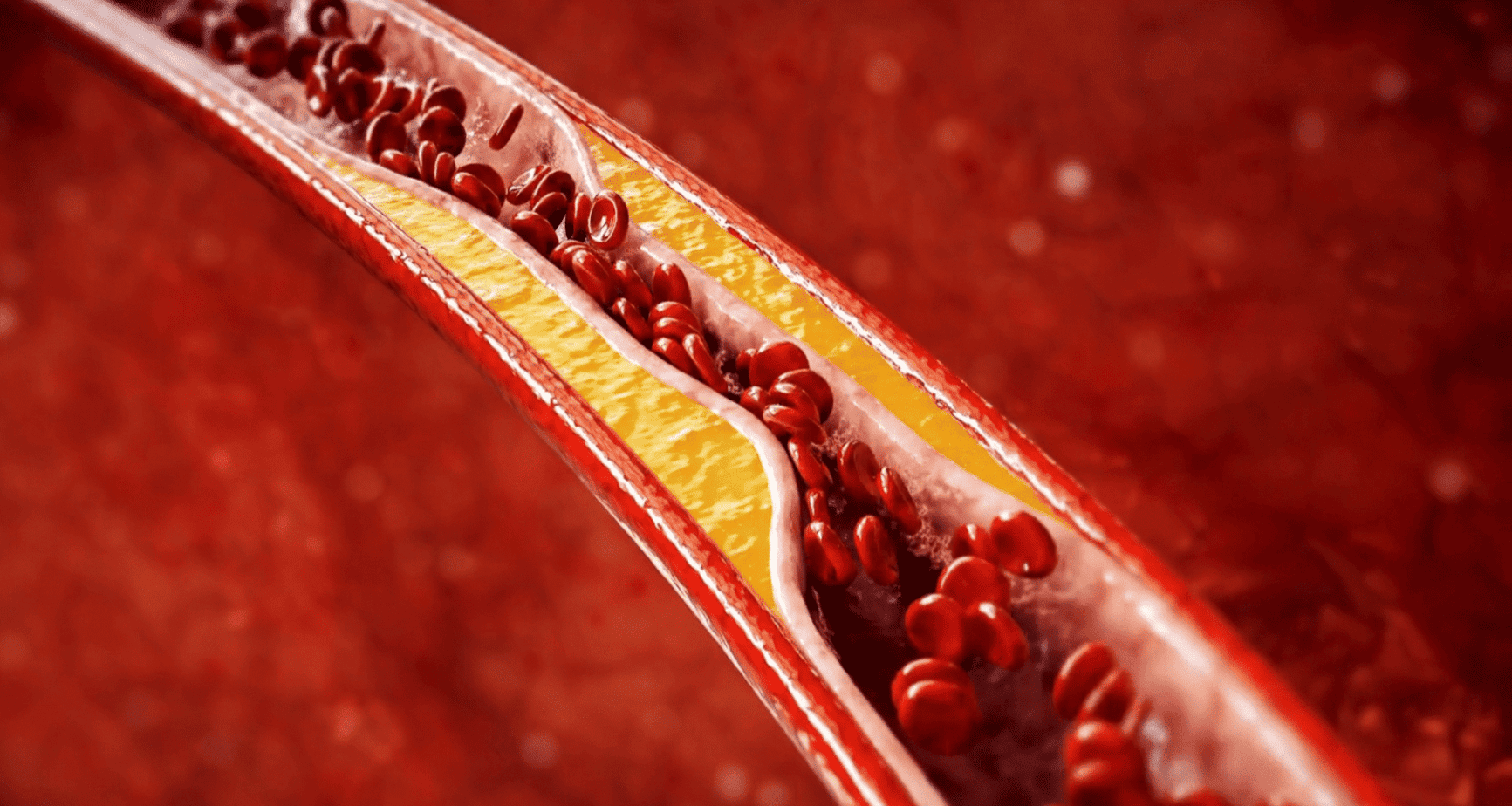
Представете си, че артериите ви – онези жизненоважни „магистрали“, по които тече животворната кръв – започват тихо и неусетно да се запушват. Не за ден или два. А бавно, в продължение на години. Без болка, без шум, без ясен сигнал.
До момента, в който една сутрин се събудите… и нещо вече не е същото. Болка в гърдите, затруднено дишане, изтръпване на крайниците. Или още по-лошо – внезапен инфаркт или инсулт.
Това не е сцена от сериал за медицинска драма. Това е реалността на атеросклерозата – едно от най-честите, но и най-подценявани заболявания на нашето време.
Атеросклерозата е като ръжда по водопровод – бавно, но сигурно уврежда вътрешната страна на артериите. Само че вместо тръби, става въпрос за съдовете, които хранят мозъка, сърцето и цялото ни тяло. Натрупаните плаки не само затрудняват кръвотока – те могат буквално да спрат живота.
В текста по-долу ще разгледаме:
- какво точно представлява атеросклерозата и защо е толкова опасна;
- какви симптоми я издават (ако изобщо го правят);
- кои навици тихо започват разрушението отвътре;
- и най-важното – какво можем да направим, за да я спрем навреме.
Защото съдовете ни заслужават същото внимание, както сърцето, мозъка и белите дробове. Те са скритите герои на нашето здраве. Нека ги опознаем! Без тях няма движение, няма живот!
Съдържание Покажи
Какво представлява атеросклерозата?
Атеросклерозата не е просто „запушване на артериите“ – тя е цялостен, прогресивен процес на увреждане, който започва на микроскопично ниво, но с течение на времето засяга целия организъм.
Представете си, че вътрешната страна на вашите артерии е като гладка, еластична река, по която кръвта тече с лекота и разнася кислород и хранителни вещества до всяка клетка.
Когато обаче в нея започнат да се отлагат мастни вещества, холестерол, мъртви клетки и калций, тази река постепенно се превръща в кална, задръстена канавка.
Тези отлагания образуват така наречените атеросклеротични плаки – вид „шлака“ в съдовата система, която:
- стеснява прохода на кръвта;
- прави съдовете по-твърди и чупливи;
- увеличава риска от опасни съсиреци, които могат да блокират притока на кръв изцяло.
Най-често са засегнати артериите, които захранват:
- сърцето (което води до исхемична болест и инфаркт),
- мозъка (инсулт),
- долните крайници (периферна артериална болест),
- бъбреците (влошена филтрация и хипертония).
Атеросклерозата започва много преди първите симптоми. В някои случаи плаки започват да се формират още в юношеска възраст, особено при хора с фамилна обремененост, неправилен хранителен режим и заседнал начин на живот.
Това заболяване е тихо, но упорито. То не се развива за дни или седмици, а за десетилетия. И точно тази заблуда – че „още има време“ – го прави толкова опасно.
Как се развива атеросклерозата?
В същността си, атеросклерозата е възпалителен процес, който се разгръща тихо и систематично. Много хора си представят, че холестеролът просто се „лепи“ по стените на съдовете като котлен камък. Истината е далеч по-сложна – и далеч по-интересна.
Стъпка 1: Увреждане на ендотела
Всичко започва с незабележимо увреждане на вътрешната обвивка на артериите – т.нар. ендотел. Той е като „интелигентна кожа“, която регулира кръвния поток, възпалението и съсирването.
Когато ендотелът бъде увреден – от високо кръвно, тютюнопушене, токсини, възпаления или дори хроничен стрес – той започва да пропуска вещества, които не би трябвало да преминават през него.
Стъпка 2: Натрупване на LDL и имунна реакция
Когато ендотелът е компроментиран, в резултат на високо кръвно налягане, тютюнопуене, прием на алкохол, хранителни навици, фамилна обремененост и др. „лошият“ холестерол (LDL) прониква в стената на артерията (ендотела) и там се окислява под въздействието на реактивни кислородни видове (Reactive Oxygen Species, ROS), които естествено се образуват при производството на енергия от митохондриите (АТФ).
Този процес на окисление на „лошия“ холестерол (LDL) тялото ни разпознава като сигнал за опасност!
В отговор, имунната система изпраща специализирани клетки – макрофаги, чиято задача е да „погълнат“ чуждото вещество – в случая окисления LDL холестерол (oxLDL). Проблемът е, че след като го направят, самите макрофаги умират, натрупват се и създават възпалителен „джоб“.
Така се оформя ядрото на плаката – не просто мазнина, а смес от холестерол, мъртви клетки и „отпадъци“, капсулирани в съединителна тъкан.
Стъпка 3: Растеж и калцификация на плаката
С времето тази плака:
- се разширява и изпъква в артериалния лумен (вътрешната страна на артериите);
- ограничава притока на кръв;
- става по-калцирана и твърда – като вътрешен белег;
- и най-опасното – може да се разкъса.
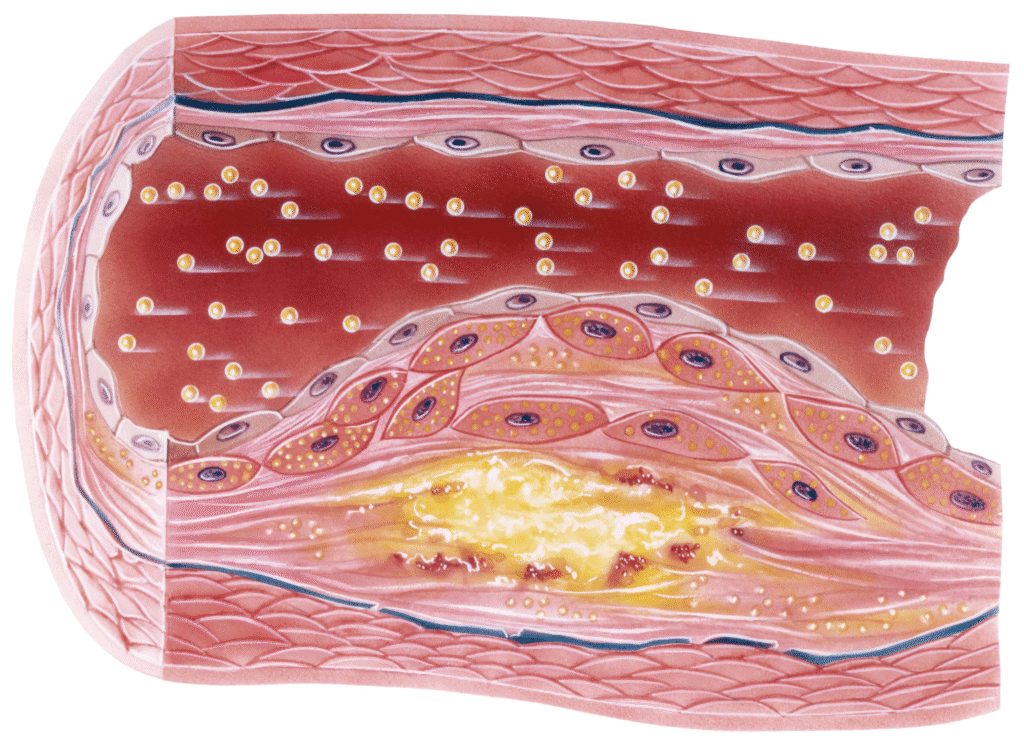
Стъпка 4: Разкъсване на плаката и образуване на тромб
Разкъсаната плака се възприема от организма като спешна рана, която трябва да се запечата. Веднага се активира механизъм за съсирване и се образува тромб (кръвен съсирек).
Ако този тромб запуши изцяло артерията, се случва инфаркт на миокарда или исхемичен инсулт – в зависимост от мястото на запушване. Понякога самата плака не е огромна – но ако е нестабилна, това я прави смъртоносна.
Под нестабилна, тук се има предвид, че структурата ѝ е крехка и податлива на разкъсване. По-конкретно:
- Има тънка фиброзна „шапка“ (капсула), която покрива ядрото на плаката.
- Ядрото ѝ е богато на липиди, възпалителни клетки и клетъчни отпадъци, което я прави мека и лесно разкъсваема.
- Обикновено е силно инфилтрирана с макрофаги, които отделят ензими (най-вече протеолитични), които разграждат съединителната тъкан – това отслабва капсулата още повече.
Атеросклерозата е не просто „мастна ивица“ – тя е сложен, хроничен възпалителен процес, в който участват имунната система, мастната обмяна, ендотелът и кръвосъсирването.
Затова превенцията ѝ изисква цялостен подход – не просто „сваляне на холестерола“.
Какви са симптомите на атеросклероза?
Атеросклерозата има една от най-коварните характеристики, типични за хроничните заболявания: дълго време протича безсимптомно. Може десетилетия да се развива в тялото ви, без да подаде и най-малък сигнал. Докато един ден… нещо се случи. И то често е фатално или инвалидизиращо.
Затова лекарите я наричат „тиха“ болест – защото първият симптом може да е последният шанс. Ето защо е жизненоважно да разпознаваме ранните сигнали – когато ги има – и да разберем как симптомите варират в зависимост от това кои артерии са засегнати:
Коронарни артерии (захранват сърцето):
- Ангина пекторис – стягаща болка или тежест в гърдите, често при физическо натоварване или стрес.
- Диспнея (задух) – усещане, че не ви достига въздух, дори при лека активност.
- Умора – необяснима, хронична, особено след натоварване.
- При мъжете симптомите често са класически, докато при жените може да включват гадене, болка в гърба, челюстта или раменете, без типична болка в гърдите.
? Важно: При пълно запушване на коронарна артерия настъпва инфаркт на миокарда, който изисква незабавна медицинска намеса.
Каротидни и мозъчни артерии:
- Внезапна слабост или изтръпване на лице, ръка или крак (особено от едната страна).
- Нарушена реч или замъглено виждане.
- Загуба на баланс или съзнание.
? Тези симптоми са типични за инсулт или транзиторна исхемична атака – известна като „миниинсулт“, който често предшества истински инсулт.
Периферни артерии (крайници):
- Интермитентна клаудикация – болка или схващане в прасците при ходене, която изчезва при почивка.
- Студени крака, бледа или синкава кожа.
- Рани по стъпалата или пръстите, които не зарастват.
- Намалено окосмяване по краката и забавен растеж на ноктите.
? Тези симптоми сочат периферна артериална болест, която повишава риска от ампутации и сърдечно-съдови инциденти.
Скрити маркери и предупредителни сигнали:
- Висок LDL холестерол (особено с нисък HDL)
- Повишени триглицериди
- Високо кръвно налягане
- Повишен С-реактивен протеин (CRP) – маркер за хронично възпаление
- Калцификации, открити случайно при образни изследвания (КТ, скенер)
Т.е. ако усещате болка, натиск, слабост или задъхване при усилие – не го игнорирайте. Това може да е начинът, по който тялото ви казва, че вътрешните пътища на живота се стесняват.
Рискови фактори за развитие на атеросклероза
Атеросклерозата не се появява от нищото. Тя е резултат от години натрупване на вредни влияния, често подценявани в ежедневието – като начина ни на хранене, нивата на стрес и липсата на движение. Добрата новина е, че повечето от тези фактори са контролируеми – зависят от нашия избор.
Основни рискови фактори:
1. Високи нива на LDL („лош“) холестерол
- LDL се отлага в стените на артериите и дава начало на плаките.
- Особено опасен е окислен LDL – той предизвиква възпалителна реакция.
2. Нисък HDL („добър“) холестерол
- Добрият HDL холестерол играе ролята на „чистач“ – той изнася излишния холестерол от съдовете.
- Колкото по-нисък е HDL, толкова по-висок е рискът.
3. Високо кръвно налягане (хипертония)
- Постоянно повишеното налягане уврежда ендотела и улеснява проникването на LDL в стените на съдовете.
4. Пушене
- Цигареният дим съдържа токсини, които директно увреждат артериите.
- Никотинът ускорява пулса, повишава кръвното налягане и засилва съсирването на кръвта.
5. Захарен диабет (особено тип 2)
- Високата кръвна захар уврежда артериалната стена и ускорява атеросклерозата.
- Диабетът често е съпроводен от недобър липиден профил.
6. Затлъстяване и метаболитен синдром
- Излишните мазнини (особено коремни) са свързани с инсулинова резистентност, възпаления и дислипидемия.
- Често са съпроводени от високо кръвно и повишени триглицериди.
7. Заседнал начин на живот
- Липсата на физическа активност забавя метаболизма на мазнини и влошава инсулиновата чувствителност.
- Физическите упражнения повишават HDL и подобряват съдовата еластичност.
8. Хроничен стрес
- Постоянният кортизолов „фон“ допринася за високо кръвно налягане, възпаление и инсулинова резистентност.
- Хроничният стрес често води до емоционално хранене и пушене.
Неконтролируеми рискови фактори:
- Възраст – рискът нараства с напредването на годините.
- Пол – мъжете са по-уязвими в по-ранна възраст; след менопауза рискът при жените се изравнява.
- Наследственост – фамилна история на сърдечно-съдови заболявания увеличава вероятността за атеросклероза.
- Генетични състояния – като фамилна хиперхолестеролемия.
Наличието на няколко рискови фактора едновременно не просто сумира риска – а го умножава. Именно затова е важно не само да се „лекува“ симптомът, а да се разгледа тялото като цялостна система, подложена на множество влияния.
Как алкохолът вреди на артериите и допринася за атеросклероза
Макар че популярната култура често представя алкохола като „приятел в умерени дози“, научните доказателства сочат, че дори умерената, но редовна консумация може да има негативен ефект върху съдовете. Ето конкретно как и защо:
1. Увеличава системното възпаление
- Алкохолът активира възпалителни пътища в черния дроб и съдовата стена.
- Респективно и повишава нивата на C-реактивен протеин (CRP) – маркер за възпаление, свързан пряко с риска от атеросклероза.
2. Повишава оксидативния стрес
- Метаболизмът на алкохола в черния дроб води до производство на реактивни кислородни видове (ROS) – високо реактивни молекули, които могат да причинят оксидативен стрес и увреждане на клетките, като:
- увреждат ендотела (вътрешната стена на артериите),
- окисляват LDL холестерола – ключова стъпка в образуването на атеросклеротични плаки.
3. Нарушава липидния профил
- При редовен прием:
- повишава триглицеридите, които участват в образуването на нестабилни плаки;
- понижава HDL („добрия“) холестерол;
- увеличава малките, плътни LDL частици – най-атерогенните.
4. Повишава кръвното налягане
- Алкохолът:
- активира симпатиковата нервна система,
- задържа натрий,
- повишава кортизола и адреналина.
- Това води до персистираща хипертония – един от най-опасните рискови фактори за атеросклероза, инфаркт и инсулт.
5. Нарушава сърдечния ритъм и съдовия тонус
- Повишава риска от предсърдно мъждене – аритмия, често предизвикана или влошена от алкохол.
- Нарушава регулирането на вазодилатацията и вазоконстрикцията (разширяване и свиване на артериите).
6. Повишава риска от инсулт
- Заради склонност към образуване на тромби, повишено налягане и аритмии, дори умерен прием повишава риска от:
- исхемичен инсулт (запушване на артерия),
- хеморагичен инсулт (кръвоизлив при руптура на съд).
Заключение
? Алкохолът не е неутрален фактор – той ускорява всички ключови механизми, които водят до атеросклероза: възпаление, оксидативен стрес, увреден ендотел, нарушена мастна обмяна и повишено налягане.
Затова при хора с установен риск или наличие на сърдечно-съдово заболяване, най-доброто решение е ограничаване или избягване на алкохола.
Как се диагностицира атеросклерозата?
Атеросклерозата често се развива под повърхността – буквално и колкото по-рано се открие процесът, толкова по-голям е шансът да бъде овладян преди да нанесе трайни щети.
1. Клинична оценка и симптоми
Лекарят започва с въпроси за:
- фамилна история на сърдечно-съдови болести;
- начина ви на живот (диета, движение, тютюнопушене);
- наличие на симптоми като болка в гърдите, краката, задух, световъртеж.
Извършва се физически преглед: измерване на кръвно, пулс, слушане на сърдечни тонове и преглед на крайниците за признаци на нарушено кръвоснабдяване.
2. Лабораторни изследвания
Липиден профил
- LDL холестерол – повишените му нива са директно свързани с образуването на плаки.
- HDL холестерол – защитен фактор; колкото по-висок, толкова по-добре.
- Триглицериди – също участват в процеса на атерогенеза.
Възпалителни маркери
- CRP (C-реактивен протеин) – високи стойности показват хронично възпаление, свързано с по-висок риск.
- Хомоцистеин – повишените нива се свързват с по-висока склонност към съдови увреждания.
Глюкоза и гликиран хемоглобин (HbA1c)
- За откриване на диабет или преддиабет – рискови състояния, силно свързани с атеросклероза.
3. Образна диагностика
Ултразвук на каротидните артерии
Позволява да се видят плаки и да се оцени степента на стеснение. Напълно безболезнен и широко използван метод.
Индекс глезен-ръка (ABI)
Сравнява кръвното налягане в глезена и ръката. Показва дали има ограничение в притока на кръв към долните крайници – признак за периферна артериална болест.
CT ангиография / Коронарен калциев скор (Calcium Score)
Използва компютърна томография (скенер), за да визуализира калцифицирани плаки в артериите на сърцето. Изключително полезно при безсимптомни пациенти с рисков профил.
Коронарна ангиография
Инвазивен, но точен метод, при който чрез катетър и контраст се визуализира вътрешността на коронарните артерии. Използва се предимно при съмнение за значителна стеноза или при остри инциденти.
4. Функционални тестове при натоварване
- ЕКГ натоварване (тест с велоергометър или бягаща пътека) – открива признаци на исхемия при физическо усилие.
- Ехокардиография под стрес – комбинира ултразвук с физическо или медикаментозно натоварване, за да открие намален кръвоток към сърцето.
В заключение:
Диагнозата атеросклероза не се поставя с едно изследване, а с цялостен анализ на рисковете, симптомите и биомаркерите. Най-важният фактор обаче си остава проактивността – да се търси информация и консултация преди да се появят симптомите. Тогава е моментът, в който може да се обърне хода на болестта.
Превенция на атеросклерозата: Как начинът Ви на живот може да Ви спаси живота
Атеросклерозата е сериозно заболяване, но в голямата степен може да бъде предотвратена. И не с чудодейни лекарства, а с последователен, осъзнат избор, който започва от ежедневните избори, които правим. Това е болест, която се храни с лоши навици – и отслабва, когато ги замените с добри.
1. Здравословно хранене – антидот срещу плаките
- Изберете средиземноморски модел на хранене – богат на зеленчуци, плодове, пълнозърнести, ядки и качествени мазнини.
- Ограничете:
- наситени мазнини (червено месо, масло),
- трансмазнини (индустриални храни),
- преработени захари.
- Включете повече:
- фибри – свързват се с холестерола в храносмилателната система и го извеждат;
- антиоксиданти – за борба с оксидативния стрес;
- омега-3 мастни киселини – DHA и EPA от мазна риба (сьомга, сардина, скумрия) или хранителни добавки.
? Омега-3 мастните киселини намаляват възпалението, понижават нивата на триглицериди, подпомагат гъвкавостта на артериите и инхибират образуването на тромби.
Омега-3, омега-6 и балансът в мастната обмяна
Много хора днес приемат твърде много омега-6 мазнини (от слънчогледово олио, полуфабрикати, бързо хранене) и твърде малко омега-3, което нарушава естествения противовъзпалителен баланс в тялото.
Идеалното съотношение на Омега 3 към Омега 6 е около 1:4, но в западната диета често надхвърля 1:20, а в България често е над 1:30 в полза на омега-6 – което подхранва хронично възпаление, включително и в артериите.
За оптимален съдов ефект:
- Консумирайте 2-3 порции мазна риба седмично, или
- Изберете сертифицирани добавки с високо съдържание на EPA и DHA (общо над 1000 мг дневно, при висок риск).
- При веган/вегетариански режим: търсете водораслови източници на DHA.
Как да разберем колко омега-3 имаме? Тестове и баланс за реална профилактика
Нивото на омега-3 мастни киселини в организма не може да се прецени „на око“ или само по хранителните навици. Дори хора, които консумират риба редовно, може да имат недостиг на двете важни имега 3 мастни киселини – EPA и DHA.
Единственият обективен начин да разберете дали тялото ви получава достатъчно от тях и дали сте в риск от хронични възпаления – е чрез специализиран кръвен тест за омега-3 и омега-6 мастни киселини.
Какво измерва тестът?
Най-същественият показател е т.нар. омега-3 индекс – процентното съдържание на EPA и DHA в мембраните на червените кръвни клетки. Това отразява дългосрочния статус на омега-3 в организма (не просто това, което сте яли вчера).
- Под 4% – висок риск от сърдечно-съдови заболявания
- 4–8% – гранична зона
- Над 8% – оптимално и защитно ниво
Допълнително, тестът определя съотношението между омега-6 и омега-3, което е също толкова важно. Съвременният начин на живот често води до съотношения 15:1 или дори 20:1, при положение че физиологичното идеално е между 1:1 и 4:1.
Защо това съотношение е важно?
Омега-6 киселините (като линолова киселина) не са вредни сами по себе си, но в излишък и без балансиращо присъствие на омега-3, те усилват възпалителните процеси в тялото. А хроничното възпаление е основен двигател на атеросклерозата, инсулиновата резистентност, артрит и други метаболитни нарушения.
Затова не е достатъчно само да приемате омега-3 – важно е и какъв е вашият общ мастен профил.
 Препоръчван продукт | Eqology Pure Arctic Oil Gold Норвежката формула с грижа за мозъка – превъзходно, пълноспектърно омега-3 масло от 100% прясна, проследима и устойчива арктическа риба треска със свеж вкус на лимон. С добавени студено пресован, органичен зехтин, лутеин, витамин A и D, за да осигури най-добрата грижа за здравето на мозъка, сърцето и зрението. Това е премиум продуктът на бранда, но има и по-евтини, с по-ниска концентрация на EPA и DHA , както и без лутеин и витамините. |
Синергията между омега-3, витамин D3 и витамин K2: Трио за здрави артерии
Когато говорим за съдово здраве, все повече изследвания показват, че ключът не е само в отделните нутриенти, а в тяхното взаимодействие. Именно тук се проявява мощният ефект на омега-3 мастните киселини, витамин D3 и витамин K2, които работят в синхрон.
Ако витамин Д3 насочва калция към кръвта, то витамин К2 го изпраща към костите, за да не остава в кръвоносните съдове и да не участва в образуването на плака.
Как омега-3, витамин D3 и витамин K2 спомагат в превенцията на атеросклерозата?
1. Намалят възпалението и стабилизират артериите
- Омега-3 мастните киселини (особено EPA) действат противовъзпалително и намаляват риска от тромбоза.
- Те подобряват еластичността на съдовете и балансират имунния отговор в ендотела.
2. Оптимизират калциевия метаболизъм
- Витамин D подобрява абсорбцията на калций, но ако липсва витамин K2, този калций може да се отложи в артериите, а не в костите.
- Витамин K2 (особено под формата MK-7) активира протеини като остеокалцин и матрикс Gla-протеин (MGP), които насочват калция там, където му е мястото – в костите – и не допускат натрупване в артериалните стени.
3. Предпазят от калцификация на съдовете
- Без K2, дори високият прием на витамин D3 може да доведе до артериална калцификация.
- Комбинирането на тези три нутриента води до по-добро кръвоснабдяване, намален оксидативен стрес и по-малък риск от плаки.
✅ Как да ги комбинирате:
- Омега-3: поне 1000–2000 mg EPA+DHA дневно (чрез риба или добавки)
- Витамин D3: поддържайте нива 40–60 ng/ml (прием според нуждите)
- Витамин K2 (MK-7): 90–200 mcg дневно
❗️При прием на разреждащи кръвта медикаменти (напр. варфарин), се консултирайте с лекар преди прием на витамин K2.
| Нутриент | Основна роля в организма | Ползи за артериите | Препоръчителен прием* |
|---|
| Омега-3 (EPA/DHA) | Противовъзпалителни, антиагрегантни свойства | Намаляват възпаление, стабилизират плаки, предотвратяват тромбоза | 1000–2000 mg дневно (EPA + DHA) |
| Витамин D | Регулира калциевия баланс, подпомага имунитета | Подобрява тонуса на съдовете, но изисква K2 за безопасна калциева обмяна | 1000–4000 IU дневно (според нуждите) |
| Витамин K2 (MK-7) | Активира протеини, насочващи калция към костите и извън артериите | Предпазва от калцификация на съдовете, поддържа еластичността им | 90–200 mcg дневно |
2. Движете се – артериите Ви ще Ви благодарят
- Минимум 150 минути умерена активност седмично – ходене, плуване, колоездене, йога.
- Движението:
- Подобрява липидния профил
- Физическата активност засилва метаболизма на мазнините и подобрява способността на черния дроб да изчиства LDL („лошия“) холестерол, като същевременно повишава HDL („добрия“) холестерол.
- Активността повишава експресията на ензима липопротеин липаза, който разгражда триглицеридите и подобрява обмяната на липопротеините.
- Намалява възпалението
- Редовното движение потиска възпалителните пътища като NF-κB и намалява производството на про-възпалителни цитокини (например IL-6, TNF-α)
- Освен това активността повишава антивъзпалителни медиатори като IL-10.
- Намалява оксидативния стрес и производството на ROS.
- Повишава добрия (HDL) холестерол
- Умерена до интензивна физическа активност повишава нивата на HDL чрез увеличаване на активността на ензими като LCAT (lecithin–cholesterol acyltransferase), които участват в обратния транспорт на холестерол.
- HDL частиците пренасят холестерола от стените на артериите обратно към черния дроб, където той се елиминира.
- Подпомага кръвоснабдяването и еластичността на съдовете
- При физическо натоварване се увеличава сърдечният дебит, а съдовете се разширяват в отговор на повишеното кръвно налягане. Това тренира ендотела (вътрешната обвивка на артериите) да отделя азотен оксид (NO) – ключов вазодилататор.
- Поддържането на еластични съдове предотвратява склерозиране и втвърдяване на артериалната стена.
- Увеличеният приток на кръв подобрява и доставката на кислород и хранителни вещества до тъканите.
- Подобрява липидния профил
? Физическата активност е естествена „инжекция за съдовото здраве“ – без странични ефекти.
Ако решите да направите тази промяна в посока повече движение, независимо дали сте мъж или жена и на каква възраст, то горещо препоръчвам тази програма по калистеника, която е създадена да се изпълнява у дома, без да са Ви необходими каквито и да е уреди.
Просто трябва да започнете! Има приложение за телефон, което Ви подготвя и показва (с видео) различни упражнения всеки ден, съобразени с Вашите нужди, цели и предпочитания!
3. Спрете тютюнопушенето – незабавно
- Пушенето уврежда директно ендотела и ускорява процеса на атерогенеза.
- Отказът от цигарите (в т.ч. и електронни и вейпове):
- нормализира кръвното налягане,
- подобрява оксигенацията,
- намалява риска от инфаркт още в първата година.
4. Намалете стреса – за сърце в хармония
- Хроничният стрес повишава нивата на кортизол, което води до високо кръвно налягане, инсулинова резистентност и възпаления.
- Полезни практики:
- медитация, дълбоко дишане, майндфулнес,
- време в природата,
- ограничаване на дигитален шум и multitasking.
5. Контролирайте хроничните заболявания
- Ако имате диабет, хипертония или метаболитен синдром, не подценявайте лечението и проследяването.
- Дори „леки“ отклонения – като гранично високи нива на глюкоза или кръвно налягане – са сигнали, които не бива да се игнорират.
6. Алкохол – има ли „безопасна“ доза за артериите?
Алкохолът често се представя като „меч с две остриета“ в контекста на сърдечното здраве. Докато някои изследвания в миналото са показвали, че умерена консумация на червено вино може да има съдова полза (заради ресвератрола и полифенолите), по-нови мета-анализи показват, че дори умереният прием на алкохол увеличава възпалението, оксидативния стрес и риска от хипертония и аритмии – фактори, които допринасят за развитието на атеросклероза.
Какво се смята за „умерено“:
- До 1 стандартна напитка на ден за жени
- До 2 за мъже
⚠️ Но „умерено“ не означава безопасно. Все повече кардиолози и нутриционисти подчертават, че най-сигурният подход за артериалното здраве е:
- или пълно въздържание, или
- силно ограничаване до случайни поводи, особено при хора с високо кръвно, диабет или фамилна история на сърдечносъдови заболявания.
? Дори и „виното за сърцето“ може да навреди, ако се пие редовно и в количества над 100 мл дневно.
7. Информираност и профилактика
- Периодични профилактични прегледи и изследвания след 40-годишна възраст, особено при фамилна обремененост.
- Научете се да разчитате ранните сигнали и да се грижите за съдовете още преди да се появи болестта.
Атеросклерозата не се развива за ден – и също така не се предотвратява с една хапка броколи или едно бягане в парка. Тя изисква постоянство и осъзнатост. Но добрата новина е, че всяко правилно решение – дори най-малкото – е стъпка към по-чисти съдове и по-дълъг живот.
Лечение на атеросклероза: Какво се прави, когато диагнозата вече е факт
Когато диагнозата „атеросклероза“ бъде поставена, често вече има настъпили промени в съдовете. Добрата новина е, че дори и тогава процесът може да бъде контролиран, забавен и частично обърнат – с правилно лечение и цялостна промяна в стила на живот. Целта не е просто да се „отпуши“ артерия, а да се намали рискът от инциденти, да се стабилизират плаките и да се подобри качеството на живот.
1. Медикаментозно лечение
Статини
- Най-често предписваните лекарства за понижаване на LDL холестерола.
- Освен липидопонижаващ ефект, имат и противовъзпалително действие, стабилизират плаките и намаляват риска от инфаркт.
Антиагреганти (напр. Аспирин)
- Намаляват слепването на тромбоцитите и риска от образуване на тромби.
- Използват се при пациенти с установено съдово заболяване или след инциденти.
Антихипертензивни лекарства
- Контрол на кръвното налягане е критично важен за опазване на артериалната стена.
- Често се използват ACE инхибитори, бета-блокери, калциеви антагонисти.
Контрол на диабета и инсулиновата резистентност
- При наличие на диабет тип 2 се добавят медикаменти като метформин или SGLT2 инхибитори, които имат кардиозащитен ефект.
2. Проследяване и редовни изследвания
- Мониторинг на липиден профил, CRP, кръвно налягане, HbA1c (при диабет).
- Повторни образни изследвания (като калциев скор) при нужда.
- Индивидуализиране на терапията според риска и резултатите.
3. Интервенционално лечение (ако е необходимо)
Когато има значителна стеноза или плака, която застрашава притока на кръв, се прилагат инвазивни методи:
Ангиопластика и поставяне на стент
- С помощта на катетър и балон, артерията се разширява и се поставя стент, който я поддържа отворена.
Байпас операция (коронарен или периферен)
- Създава се „обходен път“ около блокираната артерия с помощта на съд от друго място в тялото.
❗️Тези процедури не излекуват атеросклерозата, а лекуват последиците ѝ. Затова медикаментозната и профилактичната терапия остава задължителна.
4. Допълващи (натурални) терапии
- Омега-3 мастни киселини с висок EPA/DHA – като допълнение към лечението.
- Витамин K2 (заедно с D3) – предпазва от калцификация на съдовете.
- Коензим Q10 – особено полезен при пациенти на статини.
- Чесън, куркума, екстракт от нар – с антиоксидантни и съдовозащитни ефекти.
Важно: Не заменяйте медикаментите с натурални средства без консултация с лекар.
Лечението на атеросклероза не е самоцелно „отпушване“, а дългосрочна стратегия за стабилизиране на процеса, намаляване на възпалението и предотвратяване на нови инциденти. То изисква сътрудничество между пациента и лекуващия екип, както и осъзнати избори всеки ден.
Възможни усложнения при атеросклероза: Когато плаката вземе връх
Атеросклерозата невинаги се проявява със симптоми – но когато го направи, често е заради някое от нейните усложнения. Те могат да се развият внезапно, драматично и животозастрашаващо. Разбирането на тези рискове не е за да предизвика страх, а за да ни мотивира да действаме преди да се стигне дотам.
1. Инфаркт на миокарда (сърдечен удар)
Когато плака в коронарна артерия се разкъса, се активира процес на съсирване и се образува тромб, който може напълно да запуши артерията. Резултатът: част от сърдечния мускул остава без кислород и започва да умира в рамките на минути до часове.
Симптоми:
- остра, притискаща болка в гърдите;
- задух, изпотяване, гадене;
- понякога симптомите са нетипични (особено при жени).
❗️Инфарктът е най-честата причина за внезапна сърдечна смърт.
2. Исхемичен инсулт
Ако плака или тромб запушат артерия, водеща към мозъка (напр. каротидна артерия), настъпва инсулт – част от мозъка остава без кислород и започва да некротизира.
Симптоми:
- внезапна слабост или парализа на едната половина на тялото;
- нарушение на говора;
- замъглено зрение, загуба на координация.
? Всяка минута без намеса води до загуба на неврони. Бързата реакция спасява живот и функции.
3. Периферна артериална болест (ПАБ)
Атеросклерозата в съдовете на краката води до намален приток на кръв към мускулите и тъканите, особено при ходене.
Симптоми:
- болка в прасците при физическо натоварване (клаудикацио);
- изтръпване, студенина, промяна в цвета на кожата;
- рани по ходилата, които не зарастват.
? В напреднал стадий, това може да доведе до гангрена и ампутация.
4. Аневризма
При продължително въздействие, артериалната стена може да отслабне и да се разшири неестествено – това се нарича аневризма (най-често на аортата).
Ако се разкъса – настъпва масивен вътрешен кръвоизлив, който може да бъде фатален.
Симптоми при руптура:
- внезапна, силна болка в гърба или корема;
- колапс, загуба на съзнание;
- спешна нужда от хирургична намеса.
5. Сърдечна недостатъчност
Хроничната исхемия (намален приток на кръв) уврежда сърдечния мускул и води до намалена помпена функция. Това е известен като сърдечна недостатъчност, която е прогресиращо и инвалидизиращо състояние.
Атеросклерозата не е просто „плака в артерията“ – тя е системно заболяване с потенциално смъртоносни последствия. Но именно това знание ни дава сила: ако разпознаем рисковете и действаме навреме, много от тези усложнения могат да бъдат предотвратени.
Заключение: Атеросклерозата не е съдба – тя е избор
Атеросклерозата е хронично, но в голяма степен предотвратимо заболяване. Тя не се появява внезапно, нито без причина – а е резултат от години натрупване на рискови фактори: лошо хранене, стрес, обездвижване, тютюнопушене, и често – липса на информираност.
Тя е „тиха“, защото не боли… докато не удари. Но не е невидима – тя оставя следи във всеки кръвен показател, всяка ултразвукова снимка, всяка сутрин с умора и всяка пропусната възможност за грижа към себе си.
Какво можете да направите още днес:
- Проверете холестерола, кръвното налягане и нивата на възпаление – това е вашата „съдова карта“.
- Хранете се така, че да подхранвате клетките, не плаките.
- Движете се редовно – не за външния вид, а за вътрешната циркулация на живота.
- Добавете омега-3, витамин D и K2 – с мъдрост и измерим ефект.
- Откажете цигарите – завинаги.
- Намалете стреса, преди той да ви намали вас.
Вашите артерии са пътищата, по които животът тече към всяка клетка.
Грижата за тях не е просто здравословен избор – тя е акт на любов към себе си.
Започнете днес. И го правете с внимание – ден след ден.